DZIECI I WRODZONE WADY SERCA
przez
Wrodzone wady serca występują u 4-50 wśród 1000 żywo urodzonych dzieci, a 25% z nich wymaga podjęcia leczenia operacyjnego lub interwencyjnego przed ukończeniem 1. roku życia. Wrodzone wady serca występują 5 razy częściej w przypadku poronień niż u żywo urodzonych noworodków.
CZYM SĄ WRODZONE WADY SERCA?
Wrodzone wady serca powstają w okresie życia płodowego. W większości przypadków pierwsze objawy można zaobserwować u noworodków oraz małych niemowląt. Wspomniane nieprawidłowości obejmują swoim zakresem budowę strukturalną oraz położenie w klatce piersiowej serca oraz wielkich naczyń. Mogą występować pojedynczo, w postaci złożonej, określonych zespołach, a także posiadać własne nazwy.
Wady serca można podzielić na pewne grupy po uwzględnieniu ich głównego typu, obecności lub braku ośrodkowej sinicy (charakterystyczną cechą są sine usta), a także charakteru przepływu płucnego (zwiększony, zmniejszony). Innym godnym uwzględnienia czynnikiem jest wiek dziecka, w którym zauważalne są objawy danej wady serca, co ma związek z występującymi zmianami struktury serca.
JAKIE CZYNNIKI MOGĄ WPŁYWAĆ NA POWSTAWANIE WRODZONYCH WAD SERCA?
Nie zostały jeszcze poznane dokładne przyczyny powstawania wrodzonych wad serca, ale wymienia się wśród nich czynniki środowiskowe, zaburzenia genetyczne i ich wzajemną interakcję.
Powstawanie wrodzonych wad serca ma związek z występowaniem czynników infekcyjnych takich jak różyczka. Jeżeli matka zachorowała na różyczkę w pierwszym trymestrze ciąży to ryzyko wystąpienia wrodzonych wad serca u jej dziecka wzrasta do 35%. Z tego powodu niezwykle ważne są szczepienia dziewczynek przeciwko różyczce. Uważa się, że wpływ może mieć również zachorowanie przez matkę we wczesnym etapie ciąży na inne choroby infekcyjne (szczególnie należące do grupy TORCH: Toxoplasmosis, Other [syphilis, varicella-zoster, parvovirus B12], Rubella, Cytomegalovirus [CMV], Herpes infections).
Substancjami, które potencjalnie mogą zwiększyć ryzyko występowania wrodzonych wad serca są używki (palenie tytoniu, alkohol, kokaina) oraz niektóre leki, takie jak np. diazepam, kortykosteroidy, hydantoina, sole litu, trimetadion i talidomid.
Niestosowanie się przez matkę do zaleceń dotyczących występujących u niej chorób również może mieć negatywny wpływ. Jeżeli kobieta chora na fenyloketonurię nie przestrzega w trakcie ciąży odpowiedniej diety to ryzyko wystąpienia wrodzonych wad serca u jej dziecka wzrasta do 25-50%. Natomiast w przypadku źle kontrolowanej cukrzycy ryzyko to wynosi około 5%.
Niektóre wrodzone wady serca częściej występują u osób będących przedstawicielami danej rasy.
W przypadku 5-8% pacjentów z wrodzonymi wadami serca występują zaburzenia chromosomalne a najczęstszymi wśród nich jest: zespół Downa, zespół Pataua, zespół Edwardsa, zespół Turnera, zespół Klinefeltera.
Jeżeli jeden z rodziców ma wadę serca to ryzyko jej wystąpienia u dzieci wzrasta 3-4 razy. Gdy obserwowana jest u dwóch członków rodziny to ryzyko wzrasta 10 razy, a jeżeli dotyczy ona trzech i więcej członków rodziny to ryzyko urodzenia dziecka z wrodzoną wadą serca oceniane jest na 50%.
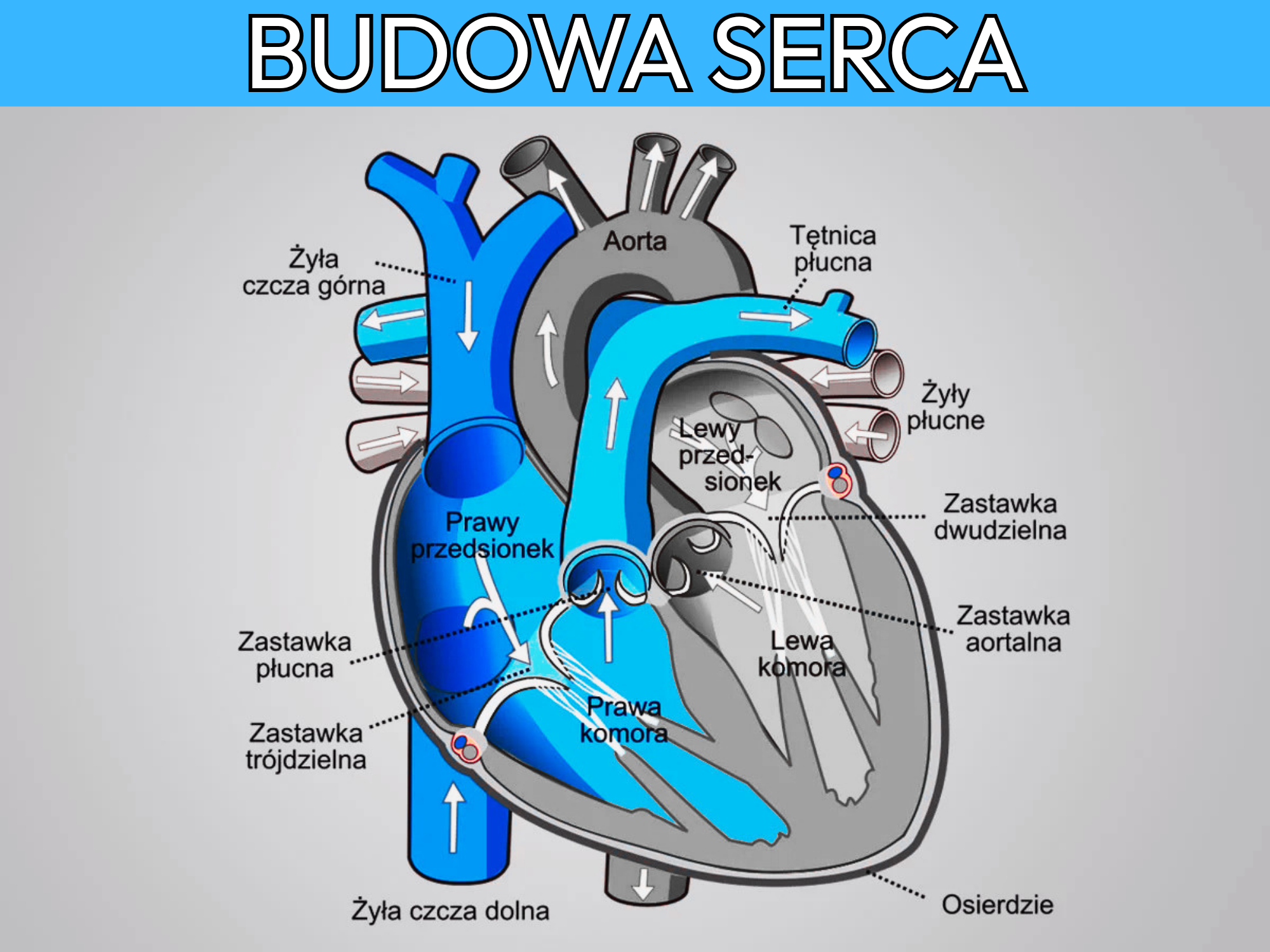
JAJ ZBUDOWANE JEST I JAK DZIAŁA LUDZKIE SERCE?
Serce jest położone w środkowej części klatki piersiowej. W przypadku noworodka jego kształt jest bardziej kulisty, a u dorosłych jest podobne do stożka. Serce jest mięśniem pełniącym funkcję pompy umożliwiającej transport krwi do wszystkich tkanek organizmu. Można w nim wyróżnić dwie podobne do siebie połowy: prawą i lewą. Każda z nich składa się z przedsionka i komory, które są połączone ujściem przedsionkowo-komorowym (całe serce składa się z dwóch przedsionków i dwóch komór). Przedsionek znajduje się wyżej, jest mniejszy i ma cieńsze ściany niż komora. Pomiędzy prawym i lewym przedsionkiem znajduje się przegroda międzyprzedsionkowa, natomiast pomiędzy prawą i lewą komorą występuje przegroda międzykomorowa.
Układ naczyniowy można podzielić na małe i wielkie krążenie. Małe krążenie transportuje krew ubogą w tlen do płuc, gdzie dochodzi do zwiększenia w niej zawartości tlenu. Wielkie krążenie odpowiada za dostarczenie krwi do wszystkich tkanek organizmu.
Krew napływa do przedsionków za pomocą żył. Następnie krew z prawego przedsionka trafia kolejno do prawej komory, pnia płucnego, tętnic płucnych, aby móc powrócić żyłami płucnymi do lewego przedsionka. Natomiast krew z lewego przedsionka płynie do lewej komory, z a niej aortą i następnie odpowiednimi tętnicami do konkretnych narządów, po czym wraca żyłami do prawego przedsionka.
W ujściach przedsionków do komór oraz prawej komory do pnia płucnego a lewej komory do aorty znajdują się odpowiednie zastawki, które uniemożliwiają cofanie się krwi.
PRZYKŁADY WRODZONYCH WAD SERCA
-
Ubytek przegrody międzyprzedsionkowej (ASD)
Ubytek przegrody międzyprzedsionkowej stanowi 6-10% wrodzonych wad serca (występuje u 1 wśród 1500 żywo urodzonych noworodków) i jest to sytuacja, w przypadku której obecny jest otwór łączący prawy i lewy przedsionek. Istnienie tego otworu sprawia, że krew przepływa z lewego przedsionka do prawego przedsionka, w którym panuje niższe ciśnienie. Ze względu na fizjologicznie występujące zmiany dotyczące układu krążenia, u noworodków przepływ ten jest nieistotny, ale z czasem on wzrasta. Wraz z wiekiem zwiększa się częstość niewydolności serca i arytmii przedsionkowych (rzadko występują w okresie niemowlęcym) a u 10% dorosłych z ASD występuje nadciśnienie płucne i wzrost oporu płucnego.
- Ubytek przegrody międzykomorowej (VSD)
Ubytki międzykomorowe odpowiadają za 40% wrodzonych wad serca (występują u 3,5-7 wśród 1000 żywo urodzonych dzieci), a zatem zajmują drugie miejsce pod względem częstości (najczęściej występującą wadą jest dwupłatkowa zastawka aortalna). Ubytki przegrody międzykomorowej często występują w trisomiach 13, 18 i 21 pary chromosomów. Mogą mieć one różną wielkość oraz być zlokalizowane w różnych częściach przegrody międzykomorowej. Dzieci z małym VSD rozwijają się prawidłowo. Natomiast w przypadku dużego VSD dochodzi do niewydolności serca (między 4. a 6. tygodniem życia dziecka ma miejsce spadek oporu w krążeniu płucnym, co prowadzi do zmniejszenia ciśnienia w jego obrębie, a w efekcie skutkuje zwiększeniem przecieku krwi z lewej komory do prawej), zahamowania rozwoju fizycznego i psychomotorycznego, częstych infekcji dróg oddechowych oraz ryzyka obturacyjnego nadciśnienia płucnego.
-
Przełożenie wielkich pni tętniczych (TGA)
Przełożenie wielkich pni tętniczych stanowi 6-8% wrodzonych wad serca u dzieci. Nieprawidłowością, jaka jest obserwowana w jej przebiegu jest odejście aorty od prawej komory (prawidłowo powinna odchodzić od lewej komory) a tętnicy płucnej od lewej komory (powinna odchodzić od prawej komory). W wyniku tej zamiany bogata w tlen krew z płuc (jasnoczerwona) znowu płynie do płuc a uboga w tlen krew z całego organizmu (ciemnoczerwona) trafia do aorty i znowu do tkanek organizmu (nie uzyskała ona tlenu w płucach, więc nie może dostarczyć go do tkanek). Życie dziecka jest możliwe, jeżeli istnieją dodatkowe ubytki umożliwiające mieszanie się krwi (otwór owalny, ubytek w przegrodzie międzyprzedsionkowej, ubytek w przegrodzie międzykomorowej, drożny przewód tętniczy).
-
Zespół niedorozwoju lewego serca (HLHS)
Zespół niedorozwoju lewego serca jest wadą, w przypadku której lewe serce (lewa komora i lewy przedsionek) nie mogą pełnić swojej funkcji, jaką jest zaopatrzenie tkanek organizmu w krew, co jest spowodowane zarośnięciem lub zwężeniem zastawki dwudzielnej (zastawki przedsionkowo-komorowej lewej) i aorty, niedorozwojem lub brakiem lewej komory serca, niedorozwojem aorty wstępującej oraz łuku aorty. Napływ krwi do tkanek organizmu (np. mózgu) jest możliwy dzięki drożnemu przewodowi tętniczemu (łączy pień płucny z aortą) oraz obecności otworu w przegrodzie międzyprzedsionkowej, dzięki czemu krew napływająca do lewego przedsionka przepływa do prawego przedsionka.
- Przetrwały przewód tętniczy
Podczas życia płodowego przewód tętniczy pełni bardzo ważną funkcję, ponieważ umożliwia przepływ krwi z pnia płucnego do aorty. Dziecko znajdujące się w brzuchu mamy nie oddycha przez płuca, dlatego też nie jest potrzebny tak duży przepływ krwi przez krążenie płucne. Sytuacja się zmienia wraz z nabraniem przez dziecko pierwszego oddechu. Od tego momentu do płuc musi trafiać odpowiednia ilość krwi, a zatem w prawidłowych warunkach dochodzi do zarośnięcia przewodu tętniczego. Jeżeli przewód tętniczy pozostanie drożny to może dojść do nadmiernego przepływu płucnego, obciążenia objętościowego lewej komory i niewydolności serca.
-
Zespół Fallota
Tetralogia Fallota należy do złożonych, wrodzonych wad serca. W jej skład wchodzą cztery nieprawidłowości dotyczące budowy serca i są nimi: wielopoziomowe zwężenie drogi wypływu z prawej komory i tętnicy płucnej, ubytek przegrody międzykomorowej (VSD), szeroka „aorta jeździec” przemieszczona nad prawą komorę i przerost mięśnia prawej komory. Jej występowanie można zaobserwować u 2-4 wśród 10 000 żywo urodzonych dzieci oraz obserwowany jest znaczny związek z zaburzeniami genetycznymi.
JAKIE MOGĄ BYĆ OBJAWY WAD SERCA?
Różne wady serca mogą się objawiać delikatnie innymi objawami. W przypadku zespołu niedorozwoju lewego serca objawy można zaobserwować już w pierwszych godzinach życia, a w kolejnych dobach zauważalne jest ich narastanie. Wspomnianymi objawami są m. in.: duszność, niewydolność oddechowa, sinica, bladość, brak tętna obwodowego oraz skąpomocz lub bezmocz. Natomiast dzieci, u których występuje przełożenie wielkich pni tętniczych zazwyczaj rodzą się duże (często ważą ponad 4000g), zaraz po urodzeniu występuje u nich sinica i szybko się zwiększa oraz wcześnie narasta niewydolność serca. Jeżeli u dziecka występuje duży ubytek międzykomorowy to skutkuje on wystąpieniem niewydolności serca (duszność, tachykardia, bladość/marmurkowatość skóry, oziębienie dystalnych części kończyn i słabe napięcie tętna obwodowego), zahamowaniem rozwoju fizycznego i psychomotorycznego, częstymi infekcjami dróg oddechowych oraz obturacyjnym nadciśnieniem płucnym.
W JAKI SPOSÓB MOŻNA ZDIAGNOZOWAĆ WRODZONĄ WADĘ SERCA?
Diagnostykę wrodzonych wad serca można podzielić na prenatalną i pourodzeniową.
Prenatalne rozpoznanie wady u dziecka z krytyczną wrodzoną wadą serca (zaburzenia budowy serca, które bez podjęcia odpowiednich działań prowadzą nieuchronnie do śmierci) stawia je w najlepszej możliwej sytuacji. Jego stan jest regularnie monitorowany oraz jest przygotowywany do porodu w wysokospecjalistycznych ośrodkach, gdzie istnieje możliwość wykonania odpowiedniego zabiegu kardiochirurgicznego.
Po urodzeniu u dzieci wykonywany jest test pulsoksymetryczny. Niestety ma on pewne ograniczenia. Przeprowadzany jest między 6. a 24. godziną życia dziecka (gdy nastąpiło ustabilizowanie układu krążenia i wyrównanie ewentualnych zaburzeń adaptacyjnych po urodzeniu). Polega on na wykonaniu dwóch pomiarów za pomocą pulsoksymetru (pomiar saturacji, czyli stopnia wysycenia tlenem hemoglobiny), pierwszego z prawej kończyny górnej i drugiego z dowolnej kończyny dolnej. Wynik testu jest prawidłowy, jeżeli saturacja wynosi 95% i więcej oraz różnica jej wartości między prawą kończyną górną a kończyną dolną nie przekracza 3%. Jeżeli saturacja mieści się w zakresie 90-94% a różnica między stopą i dłonią przekracza 3% to konieczne jest ponowne wykonanie testu po 1-2 godzinach. W przypadku, gdy wartość saturacji jest mniejsza niż 90%, wynik testu jest nieprawidłowy i niezbędna jest pilna konsultacja kardiologiczna.
Innym pomocnym badaniem jest pomiar ciśnienia tętniczego na kończynach, a także EKG. Na zdjęciu rentgenowskim można ocenić m.in. wielkość i kształt serca. Kolejnym bardzo ważnym badaniem jest ultrasonografia.
W JAKI SPOSÓB MOŻNA LECZYĆ WRODZONE WADY SERCA?
Leczenie wrodzonych wad serca obejmuje interwencyjne zabiegi kardiologiczne, zabiegi kardiochirurgiczne oraz leczenie farmakologiczne.
CZY MOŻNA JAKOŚ ZAPOBIEC WYSTĄPIENIU U DZIECKA WRODZONEJ WADY SERCA?
Modelowym przykładem profilaktyki pierwotnej wrodzonych wad serca jest szczepienie dziewczynek przeciwko różyczce. Zachorowanie przez matkę na różyczkę w pierwszym trymestrze ciąży prowadzi do zwiększenia ryzyka wystąpienia wrodzonej wady serca u dziecka do 35%. Wprowadzenie szczepień sprawiło, że już praktycznie nie spotyka się osób, w przypadku których wada serca byłą spowodowana zachorowaniem przez matkę w ciąży na różyczkę.
DZIEŃ WIEDZY O WRODZONYCH WADACH SERCA
Walentynki są dniem, gdy celebrowana jest miłość a jednym z symboli powszechnie wtedy używanych jest serce. Niestety serca nie wszystkich dzieci są idealne i ich budowa jest zaburzona. Aby pamiętać o wszystkich dzieciach, u których występują wrodzone wady serca, 14 lutego został ustanowiony Dniem Wiedzy o Wrodzonych Wadach Serca.
Serce jest mięśniem położonym w centrum klatki piersiowej a wady wrodzone dotyczące jego budowy występują u 4-50 wśród 1000 żywo urodzonych dzieci. Potencjalnymi czynnikami wpływającymi na ich wystąpienie są czynniki infekcyjne, używki, nieprzestrzeganie przez kobietę w ciąży zaleceń związanych z występującą u niej chorobą (fenyloketonuria, cukrzyca) oraz rodzinne występowanie wrodzonych wad serca. Istnieje wiele różnych wrodzonych wad serca, ale możliwe jest podjęcie pewnych środków w celu ich leczenia.
Bibliografia:
- Pietrzyk J. J., Kwinta P., Pediatria Tom 2, Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków, 2018
- Bochenek A., Reicher M., Anatomia człowieka. Podręcznik dla studentów i lekarzy, Państwowy Zakład Wydawnictw Lekarskich, Warszawa, 1989
- Diagnostyka krytycznych wad wrodzonych serca – możliwości i ograniczenia ośrodków neonatologicznych, [online] https://serwer2088076.home.pl/wordpress-5.4.2/wordpress/wp-content/uploads/2023/04/Diagnostyka-krytycznych-wad-wdrodzonych-serca_medicare.pdf , [dostęp: 9.05.2026r.]
- Dzień Wiedzy o Wrodzonych Wadach Serca (WWS), [online] https://zdrowie.um.warszawa.pl/-/dzien-wiedzy-o-wrodzonych-wadach-serca-wws- , [dostęp: 9.05.2026 r.]
Autorka artykułu: Beata Ziembla
Artykuł powstał w ramach wolontariatu w obszarze promocji zdrowia na rzecz Fundacji Uniwersyteckiego Szpitala Dziecięcego w Krakowie „O ZDROWIE DZIECKA”.
Powyższy artykuł ma charakter wyłącznie informacyjno-edukacyjny i nie stanowi profesjonalnej porady. Zawarte w nim wskazówki mają na celu pogłębianie wiedzy i świadomości czytelnika, jednak każdorazowe wdrożenie opisanych rozwiązań lub metod powinno być poprzedzone konsultacją ze specjalistą w danej dziedzinie. Tylko indywidualne podejście oraz opinia eksperta zapewnią bezpieczeństwo i adekwatność stosowania się do przedstawionych w artykule zaleceń.