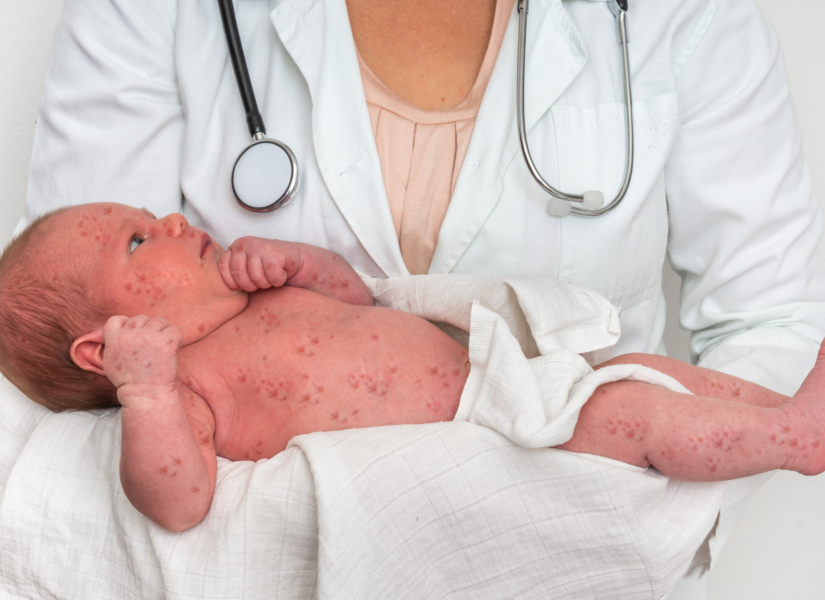
ODRA U DZIECI
przez
Odra jest chorobą, o której każdy słyszał, jednakże mało, kto jest świadomy jak duże stanowi zagrożenie. Nie tylko wykazuje się ona wysoką zakaźnością, ale również może prowadzić do powstania powikłań neurologicznych, co stanowiło powód poszukiwania szczepionek przeciwko niej oraz ich wprowadzenia.
Szczepionka przeciwko odrze została odkryta w 1963 r. Z kolei obowiązek szczepień ochronnych w Polsce w schemacie jednodawkowym został wprowadzony w 1975 r. W kolejnych latach modyfikowano schematy szczepienia m.in. poprzez wprowadzenie w 1991r. drugiej dawki szczepionki. Dzięki takiemu postępowaniu liczba nowych zachorowań w Polsce w 2000 r. wyniosła 77. Dla porównania, w latach 70. w kraju nad Wisłą, co 2-3 lata obserwowano epidemie, w trakcie których chorych było nawet 200 000 osób.
Zgodnie z danymi opublikowanymi przez Narodowy Instytut Zdrowia Publicznego w okresie 1.01-30.09.2025r. liczba zachorowań na odrę w Polsce wyniosła 75. W porównywalnym okresie czasu w 2024r. zaobserwowano 259 zachorowań.
TROCHĘ HISTORII…
Odra towarzyszy ludzkości od bardzo dawna. Jeden z pierwszych jej opisów pochodzi z 910 r. a jego twórcą był perski lekarz Muhammad ibn Zakariya ar-Razi (rozróżnił odrę i ospę prawdziwą, ale nie uznał odry za chorobę zakaźną). Jednakże pełny opis symptomów, przebiegu i powikłań został stworzony w 1676 r. przez Sydenhama, który opierał się na swoich obserwacjach i doświadczeniach, jakie zdobył podczas londyńskiej epidemii odry z 1670 r.
To jak groźną jest chorobą podkreślają wydarzenia, jakie miały miejsce w XVI w. w Ameryce. Dotychczas nieznana na kontynencie choroba, która tam dotarła za pośrednictwem europejskich osadników i afrykańskich niewolników, doprowadziła np. w 1529r. do epidemii na Kubie, w wyniku której doszło do śmierci 2/3 indiańskiej populacji.
JAK DOCHODZI DO ZAKAŻENIA ODRĄ?
Wirus RNA odry jest czynnikiem odpowiedzialnym za rozwój choroby, jaką jest odra. Występuje on jedynie u ludzi. Do zakażenia dochodzi drogą kropelkową, a to oznacza, że osoba zdrowa wdycha znajdujące się w powietrzu drobne kropelki śluzu, zawierające wirusa, rozpylane przez osobę chorą podczas kaszlu, kichania czy mówienia. Innym możliwym sposobem zakażenia jest kontakt z zakaźnymi wydzielinami, takimi jak na przykład wydzielina dróg oddechowych.
PRZEBIEG CHOROBY I OBJAWY
W przebiegu choroby można wyróżnić następujące okresy:
- Wylęgania (wynosi od 8 do 12 dni)
Jest to czas, jaki mija od wniknięcia wirusa do organizmu dziecka do pojawienia się objawów choroby.
- Prodromalny (zazwyczaj trwa od 2 do 4 dni)
Jest to okres, podczas którego występują objawy towarzyszące wielu innym chorobom, takie jak: gorączka (może przekraczać 40oC), nudności, katar, kaszel, niechęć do jedzenia, czy zapalenie spojówek. Dodatkowo na błonie śluzowej jamy ustnej dziecka na wewnętrznej stronie policzka w pobliżu zębów przedtrzonowych mogą wystąpić liczne szarobiałe grudki, co jest typowym objawem tej choroby (plamki Koplika).
- Wysypkowy
Dochodzi do nasilenia kataru u dziecka oraz pojawia się wysypka (czerwone plamki i grudki na skórze o średnicy 0,1-1 cm, bledną podczas ucisku i w pierwszej kolejności pojawiają się na twarzy, a następnie można je zaobserwować również na tułowiu i kończynach, nie występują na owłosionej skórze głowy, zaczynają blednąć i zanikać po 3-7 dni w takiej samej kolejności, w jakiej się pojawiły)
- Zdrowienia
Ze względu na fakt, że chore dziecko już od momentu pojawienia się objawów prodromalnych (do 3-4 dni po wystąpieniu wysypki zakaża znajdujące się wokół niego osoby), niezbędne jest podjęcie prawidłowej izolacji. W przypadku zaszczepionych dzieci izolacja trwa 4 dni od momentu pojawienia się wysypki. Natomiast osoby niezaszczepione, które miały kontakt z chorym, będą w niej przebywać przez cały okres wylęgania.
Wyjątkową grupą, o jakiej należy tutaj wspomnieć są dzieci z niedoborem odporności (z różnych powodów osłabionym układem odpornościowym). Wobec nich izolacja będzie stosowana przez cały czas trwania choroby.
ROZPOZNANIE
Zakażenie odrą można podejrzewać na podstawie występujących objawów, ale jej rozpoznanie wymaga przeprowadzenia badań laboratoryjnych.
Pierwszym z nich jest badanie z krwi, którego celem jest sprawdzenie, czy organizm dziecka rozpoczął walkę z chorobą i w ten sposób potwierdzenie wystąpienia infekcji (badanie serologiczne).
Kolejny typ badania wymaga wykonania wymazu z gardła, albo pobrania próbki krwi lub moczu. Wspomniany materiał zostanie wykorzystany do wyizolowania wirusa (innego niż szczepionkowy), a tym samym wykazania jego obecności w organizmie.
LECZENIE
Niestety nie istnieje leczenie, które umożliwiłoby usunięcie przyczyny choroby. Z tego powodu pozostaje oczekiwanie aż organizm samodzielne zwalczy chorobę. Jedyne możliwe do podjęcia działania dotyczą łagodzenia jej objawów poprzez stosowanie leków przeciwgorączkowych, a także odpoczynek, prawidłowe odżywienie i nawodnienie oraz zaciemnienie pokoju (ze względu na występujący światłowstręt). W przypadku dzieci niedożywionych korzystne jest podawanie witaminy A. Antybiotyki stosuje się, jeżeli w przebiegu choroby doszło do wtórnego zakażenia bakteryjnego (odra osłabia układ odpornościowy).
Wśród ostrych powikłań cukrzycy można także wyróżnić zespół hiperglikemiczno-hiperosmolarny, kwasicę mleczanową i hipoglikemię polekową.
Przewlekle podwyższony poziom glukozy we krwi nie jest obojętny dla organizmu i prowadzi do rozwoju powikłań ze strony wielu narządów. Po 15 latach u 98% osób z cukrzycą typu I obserwowane jest wystąpienie retinopatii (choroba związana z siatkówką oka). Wśród innych powikłań dotyczących narządu wzroku można wymienić porażenie nerwów czaszkowych (III, IV lub VI), zaburzenia refrakcji (procesu załamywania światła, prawdopodobnie związana ze zmianą uwodnienia soczewki), zaćmę czy jaskrę wtórną krwotoczną. Z tego powodu ważne są wizyty u okulisty. Innym narządem, w którym obserwowane są uszkodzenia związane z hiperglikemią są nerki (cukrzycowa choroba nerek).
Najczęstszym przewlekłym powikłaniem cukrzycy jest neuropatia cukrzycowa. Objawia się ona uczuciem mrowienia, pieczenia i drętwienia w obrębie rąk i stóp, bolesnymi kurczami mięśni i ostrymi napadami bólu, utratą czucia, czy osłabieniem mięśni. Może również dotyczyć układu sercowo-naczyniowego (spoczynkowa akcja serca >100/min, omdlenia i spadki ciśnienia podczas wstawania), przewodu pokarmowego (zaburzenia motoryki), układu moczowo-płciowego, narządu wzroku (zaburzenia reakcji źrenic na światło), a także powodować zaburzenia potliwości, smaku i wydzielania wewnętrznego.
PROFILAKTYKA, CZYLI JAK ZABEZPIECZYĆ SWOJE DZIECKO PRZED CHOROBĄ?
Podstawową metodą profilaktyki, jaką można zastosować w przypadku odry są szczepienia ochronne zawierające żywe, lecz bardzo osłabione wirusy. Nie wywołują one choroby, pozwalają natomiast we względnie kontrolowanych warunkach pobudzić układ odpornościowy dziecka do powstania swoistych komórek pamięci i produkcji przeciwciał przeciwko danemu wirusowi. Jeżeli dojdzie do ponownego kontaktu z danym wirusem (np. w wyniku kontaktu w przedszkolu z chorym dzieckiem) to dzięki temu, że układ odpornościowy będzie wiedział jak wygląda wirus wywołujący chorobę, możliwa będzie znacznie szybsza i silniejsza reakcja z jego strony. Tym samym obserwowany będzie zwykle bezobjawowy przebieg choroby.
Wykorzystywane są dwa typy szczepionek, MMR i MMRV. Pierwszy z nich zawiera wirusy odry, świnki i różyczki. W skład drugiego typu wchodzą z kolei cztery typy wirusów, wśród których trzy są takie same jak w przypadku szczepionek MMR a dodatkowy element dotyczy ospy wietrznej.
W Polsce szczepienie przeciwko odrze jest obowiązkowe do 19 roku życia (finansowane z budżetu Ministra Zdrowia) i składa się z dwóch etapów. Zgodnie z kalendarzem szczepień pierwsza dawka powinna być podana między 13 a 15 miesiącem życia dziecka, a druga w 6 roku życia. Szczepionka posiada bardzo wysoką skuteczność. Podanie obydwu dawek umożliwia uzyskanie wieloletniej odporności u prawie wszystkich zaszczepionych osób.
Odra jest niezwykle zakaźną chorobą wirusową, która dawniej prowadziła do powstawania epidemii. Dzięki wprowadzonym programom szczepień możliwe było zapanowanie nad jej dynamiką w populacji. Początkowo jej przebieg może przypominać inne choroby, ale posiada ona również pewne cechy charakterystyczne takie jak plamki Koplika, czy kolejność pojawiania się wysypki. Innym powodem, dla którego należy się jej obawiać, oprócz zakaźności, jest możliwość wystąpienia powikłań ze strony układu nerwowego mogących zakończyć się zgonem.
Bibliografia:
- Kwinta P., Odra, w: Tom 2, red. J. J. Pietrzyk, P. Kwinta, Kraków, Wydawnictwo Uniwersytetu Jagiellońskiego, 2018
- Interna Szczeklika 2022, Medycyna Praktyczna, Kraków, 2022
- Kozubski W., Liberski P. P., Podręcznik dla studentów medycyny, Warszawa, Wydawnictwo Lekarskie PZWL, 2014
- Szczepienie przeciw odrze, [online] https://www.gov.pl/web/psse-przemysl/szczepienie-przeciw-odrze, [dostęp: 13.10.2025]
- Odra, [online] https://pl.wikipedia.org/wiki/Odra_(choroba), [dostęp: 13.10.2025].
- Zachorowania na wybrane choroby zakaźne w Polsce od 1 stycznia do 30 września 2025 r. oraz w porównywalnym okresie 2024 r., [online] https://wwwold.pzh.gov.pl/oldpage/epimeld/2025/INF_25_09B.pdf, [dostęp:13.10.2025].
Autorka artykułu: Beata Ziembla
Artykuł powstał w ramach wolontariatu w obszarze promocji zdrowia na rzecz Fundacji Uniwersyteckiego Szpitala Dziecięcego w Krakowie „O ZDROWIE DZIECKA”.
Powyższy artykuł ma charakter wyłącznie informacyjno-edukacyjny i nie stanowi profesjonalnej porady. Zawarte w nim wskazówki mają na celu pogłębianie wiedzy i świadomości czytelnika, jednak każdorazowe wdrożenie opisanych rozwiązań lub metod powinno być poprzedzone konsultacją ze specjalistą w danej dziedzinie. Tylko indywidualne podejście oraz opinia eksperta zapewnią bezpieczeństwo i adekwatność stosowania się do przedstawionych w artykule zaleceń.